Redacción Farmacosalud.com
Un estudio internacional multicéntrico del consorcio DIAGRAM (Diabetes Genetics Replication and Meta-analysis), que reúne a científicos de más de 30 proyectos de investigación llevados a cabo en 14 países de Europa y Norteamérica, ha encontrado nuevos mecanismos causales de la diabetes tipo 2 relacionados con las asociaciones genéticas tras un completo cartografiado de diferentes partes del genoma relacionadas con esta enfermedad de gran prevalencia y el estudio de las relaciones que se establecen entre ellas.
Este estudio, en el que ha participado la doctora y profesora de la Universidad de Murcia Carmen Navarro, investigadora del Instituto Murciano de Investigación Biosanitaria (IMIB-Arrixaca) y del Centro de Investigación Biomédica en Red de Epidemiología y Salud Pública (CIBERESP), dependiente del Instituto de Salud Carlos III, ha realizado un detallado cartografiado de 39 variantes genéticas relacionadas con la diabetes tipo 2 en 27.206 personas afectadas y 57.574 controles, todas con ancestros europeos. En el consorcio científico que ha dado como fruto esta investigación participan también investigadores CIBERESP de otros centros españoles que forman parte del estudio EPIC (European Prospective Investigation into Cancer and Nutrition), uno de los estudios de cohortes más importantes del mundo y el que más participantes aporta al consorcio DIAGRAM a través del proyecto InterAct, han indicado desde el Centro de Investigación Biomédica en Red (CIBER).
Investigación publicada en ‘Nature Genetics’
El objetivo de esta investigación, publicada en ‘Nature Genetics’, ha sido el de contribuir a comprender la compleja arquitectura genética de las variantes de susceptibilidad a la diabetes tipo 2, mejorar la localización de todas las variantes causales implicadas en esta enfermedad y describir los mecanismos con los que estas variantes interactúan para aumentar el riesgo de sufrirla. La investigación ha demostrado, además, que las múltiples asociaciones entre regiones genómicas distintas es un fenómeno común. Hasta ahora, los estudios genéticos se habían centrado en documentar asociaciones epidemiológicas entre las variantes genéticas comunes en la población y el riesgo de sufrir determinadas enfermedades como el cáncer, las patologías cardiovasculares o la diabetes. Mediante la superposición de la información genética y funcional disponible, los investigadores han dado un paso adelante para intentar elucidar los mecanismos por los que actúan algunas de las variantes analizadas.
Entre los hallazgos del estudio, destaca el haber sido capaces de establecer la identidad entre la localización cartográfica de algunas de las variantes genéticas y los sitios de unión específicos de factores de transcripción (como el FOXA2) que regulan, activándola, la expresión génica en células hepáticas y pancreáticas. En el caso de la variante rs10830963 del gen MTNR1B, la presencia de una mutación de riesgo (G) supone la creación de un sitio de reconocimiento para el factor de transcripción NEUROD1, que regula la expresión del gen de la insulina. En otros casos, las variantes asociadas con un mayor riesgo de diabetes alteran las secuencias reconocidas por estos factores de transcripción, interrumpiendo los procesos de expresión génica.
“Este estudio ha demostrado la utilidad del cartografiado genético que integra información genética y genómica para comprender la fisiopatología de las enfermedades humanas complejas, ofreciendo nuevas vías para hacer posible que la secuenciación del genoma tenga utilidad clínica y preventiva”, señala la doctora Navarro.
‘Detengamos la epidemia de la diabetes’
El 14 de noviembre es el Día Mundial de la Diabetes. La campaña del Día Mundial dedicado a esta enfermedad correspondiente al 2015 se enmarca dentro del período 2014-2016, centrado en una vida saludable y diabetes. De acuerdo con la Fundación para la Diabetes, el principal eslogan para este año es el de ‘Detengamos la epidemia de la diabetes’.
La falta de autocuidado de la diabetes está asociada a un mayor riesgo de discapacidad, disminución de la calidad de vida y una mayor mortalidad. “La diabetes es la principal causa de ceguera, de amputación no traumática de miembros inferiores y de enfermedad renal avanzada con necesidad de diálisis”, explica el Dr. Ricardo Gómez Huelgas, miembro del Grupo de Diabetes/Obesidad de la Sociedad Española de Medicina Interna (SEMI). El experto añade que esta enfermedad es, además, “un factor de riesgo mayor para las enfermedades cardiovasculares, de modo que casi el 80% de los pacientes con diabetes fallecen por una enfermedad cardiovascular”. El mal control de la diabetes tipo 2 también supone un mayor gasto sanitario, puesto que las personas que consiguen controlarla eficazmente, mejoran su salud y bienestar y reducen el riesgo de complicaciones, disminuyendo así el gasto sanitario asociado[1].
Vídeo motivacional
El apoyo al paciente y su formación para el autocuidado de la enfermedad son cruciales para prevenir las complicaciones agudas y reducir el riesgo de las complicaciones a largo plazo[2]. “Existen numerosos estudios que indican que en aquellos pacientes que llevan las riendas de su enfermedad, que están motivados, formados, y que asumen el autocuidado, la enfermedad tiene mejor pronóstico”, señala el Dr. Antonio Hormigo, Médico de Familia del Centro de Salud Puerta Blanca (Málaga). En este sentido, la campaña esDIABETES, TÓMATELA EN SERIO, ha lanzado un vídeo motivacional para que los pacientes mantengan una actitud positiva ante la diabetes y para que se impliquen en el autocuidado, crucial para prevenir las complicaciones agudas y reducir el riesgo de las complicaciones a largo plazo.
[Fuente: Boehringer / Lilly / Hill + Knowlton Strategies / www.esdiabetes.org]
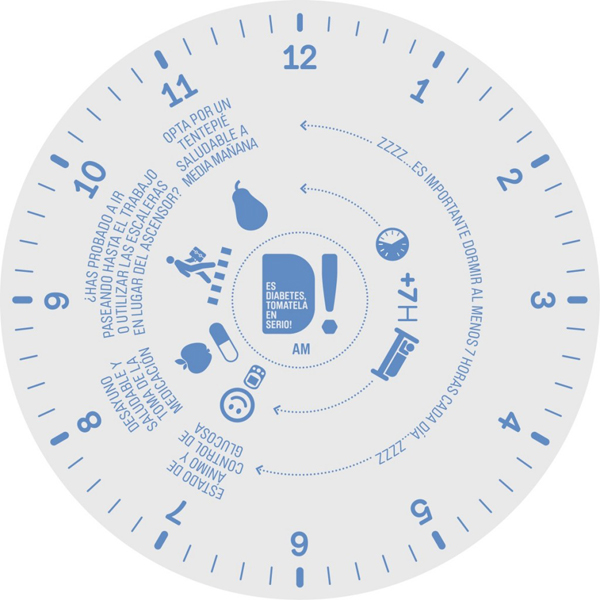
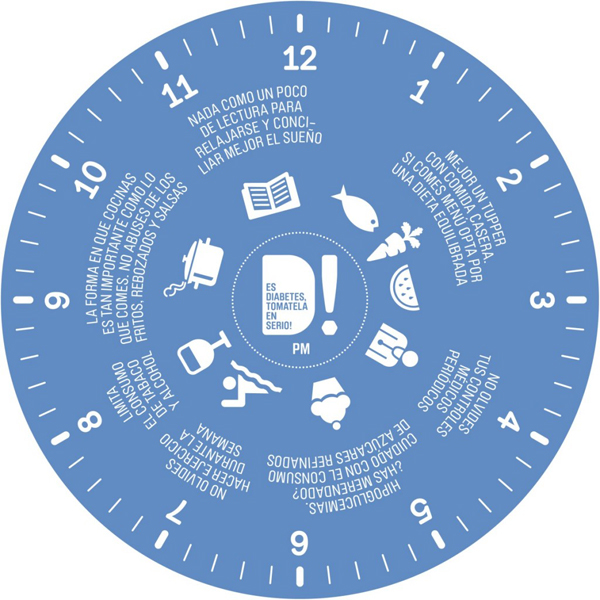
El vídeo, disponible en la web www.esdiabetes.org, trata de motivar a las personas con diabetes para que sigan una dieta sana y equilibrada, controlen su peso, practiquen ejercicio físico regularmente y no dejen de tomar su medicación. El vídeo se basa en las recomendaciones de El Reloj de la Diabetes, una herramienta que recoge y unifica de forma fácil y memorable las pautas de salud, avaladas por expertos, que deben seguir los pacientes con diabetes tipo 2. Un reloj diurno y otro nocturno ofrecen, hora a hora, consejos sobre alimentación, ejercicio, controles de glucemia, visitas médicas y otros hábitos que son necesarios seguir. Una guía adicional amplía esta información para que los pacientes tengan en su mano todo lo necesario para llevar un buen control de la diabetes durante las 24 horas del día.
Formación diabetológica, una apuesta para ahorrar gastos económicos
El control de la diabetes tipo 2 requiere una atención y cuidados sencillos pero frecuentes. El ejercicio y la dieta son los pilares fundamentales en el tratamiento de esta tipología de diabetes[3] y en algunos casos estas medidas son suficientes para controlar la glucemia, es decir, los niveles de azúcar en la sangre. Para las personas afectadas, la necesidad de realizar ejercicio físico regular debe ser un hábito tan arraigado en el día a día como lo es el ponerse el pijama y cepillarse los dientes antes de acostarse[4]. Por otro lado, apoyar la formación de las personas con diabetes supone un coste económico significativamente menor que el que generarán las complicaciones de la diabetes en caso de que éstas aparezcan (más visitas médicas, más hospitalizaciones, más medicación, más bajas laborales, más discapacidad, etc.)[5].
Los protocolos para el manejo del pie diabético podrían reducir un 95% las amputaciones
Por otra parte, se calcula que entre un 15% y un 25% de los pacientes diabéticos desarrollará problemas en los pies a lo largo de su vida en función de los años de evolución de su enfermedad. De ellos, el 90% sufrirá una amputación derivada de las complicaciones propias de la diabetes. Para evitar éstas y otras consecuencias y, especialmente para detectar y tratar a tiempo estos trastornos, los especialistas recuerdan la necesidad de seguir protocolos para el manejo del pie diabético, ya que su implementación ha demostrado reducir en un 95% el riesgo de amputaciones por esta causa.
El cuidado del pie diabético es tan importante como la detección precoz de la Enfermedad Arterial Periférica (EAP), que se define por una obstrucción del flujo sanguíneo arterial en las extremidades inferiores. “La EAP se asocia de una manera muy acusada a los trastornos crónicos que aparecen con la diabetes. En la actualidad y en nuestro medio, la diabetes es la primera causa de ceguera, de diálisis por insuficiencia renal terminal y de amputaciones no traumáticas y ligadas a la patología vascular (EAP) y desarrollada en los miembros inferiores”, explica el Dr. Enrique Puras, jefe del Servicio de Angiología y Cirugía Vascular del Hospital Universitario Quirónsalud Madrid.
Asimismo, los pacientes diabéticos tienen diez veces más riesgo de sufrir amputaciones no traumáticas que la población no diabética y, además, se incrementa también en un 50% el riesgo de amputación del miembro contralateral en un periodo de seguimiento de 3 años. En la actualidad se calcula que la incidencia anual de amputaciones no traumáticas en España es de 73 casos por cada 100.000 hombres diabéticos, y de 23 casos por 100.000 mujeres diabéticas, han informado desde Quirónsalud.
Alrededor de 29.000 niños españoles conviven con la diabetes 1 a diario
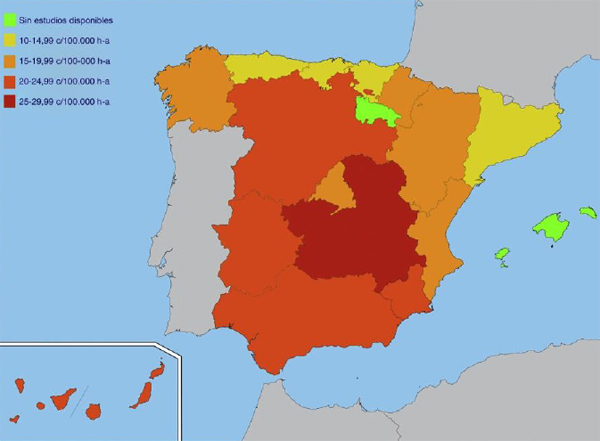
La diabetes mellitus o tipo I se caracteriza por hiperglucemia crónica por falta de actividad de la insulina, una hormona que se produce en el páncreas y su causa fundamental en la edad pediátrica es de tipo autoinmune. Su adecuado tratamiento y seguimiento pueden evitar o retrasar la aparición de complicaciones, han apuntado desde SEPEAP, la Sociedad Española de Pediatría Extrahospitalaria de Atención Primaria. En España existen actualmente 29.000 menores de 15 años con este tipo de diabetes. Se estima que se descubren en territorio español 17,7 casos de menores de 14 años por cada 100.000 habitantes cada año, lo que supone 1.235 casos nuevos anuales. La incidencia en España es variable, Asturias es la comunidad donde menos casos se registran, con 11,5 por cada 100.000 habitantes, mientras que en Castilla La Mancha se registran 27,6 casos.
![Conde Barreiro S, Rodríguez Rigual M, Bueno Lozano G, López Siguero JP, González Pelegrín B, Rodrigo Val MP, et al. Epidemiología de la diabetes mellitus tipo 1 en menores de 15 años en España. An Pediatr (Barc). 2014; 81(3): 189.e1-189.e12 Fuente: SEPEAP]()
Conde Barreiro S, Rodríguez Rigual M, Bueno Lozano G, López Siguero JP, González Pelegrín B, Rodrigo Val MP, et al. Epidemiología de la diabetes mellitus tipo 1 en menores de 15 años en España. An Pediatr (Barc). 2014; 81(3): 189.e1-189.e12
Fuente: SEPEAP
En la diabetes tipo 1, se produce destrucción de células pancreáticas por un mecanismo autoinmune en el que influyen factores de predisposición genética, factores ambientales y del sistema inmune. Se suele manifestar por un aumento llamativo del consumo de líquidos, de la ingesta de alimentos y del volumen de orina, acompañados de adelgazamiento. La confirmación es tan sencilla como la realización de un análisis rápido de una gota de sangre y una tira reactiva de orina, que se pueden hacer en el propio centro de salud.
Para alcanzar los objetivos de crecimiento adecuado, buena calidad de vida y el menor riesgo posible de complicaciones, serán fundamentales la administración de insulina, el control de la alimentación, el ejercicio físico, la monitorización de la glucemia, la educación diabetológica, la motivación, el reciclaje periódico y estar atentos a enfermedades asociadas y complicaciones. La diabetes tipo 1 no se puede prevenir.
Ligera disminución de la prevalencia de retinopatía diabética
La retinopatía diabética es una enfermedad ocular causada por el daño producido a los vasos sanguíneos de la retina, la capa de tejido en la parte posterior del interior del ojo, por los niveles de azúcar en sangre demasiado altos que sufren los pacientes diabéticos. La retinopatía diabética es la causa más común de ceguera entre los adultos en países desarrollados. En España, la prevalencia de retinopatía diabética en los pacientes con diabetes tipo 2 es del 20 al 25%, mientras que la prevalencia en los pacientes tipo 1 es del 50 al 65%, y aunque las diferentes metodologías empleadas hacen difícil establecer comparaciones, en las últimas dos décadas parece apreciarse una ligera disminución de la prevalencia general de retinopatía diabética.
“Aunque la retinopatía diabética es una patología y debe ser diagnosticada y tratada adecuadamente por oftalmólogos, también es cierto que los ópticos-optometristas, por su condición de profesionales de atención primaria de Salud Visual y por atender anualmente a millones de pacientes que acuden a los establecimientos sanitarios de óptica buscando soluciones a sus disfunciones visuales, en muchas ocasiones detectan la existencia de distintas enfermedades oculares, entre ellas cataratas, glaucoma y retinopatía diabética, patologías relacionadas todas ellas también con la diabetes, remitiendo a estos pacientes a su oftalmólogo”, destaca Juan Carlos Martínez Moral, presidente del Consejo General de Colegios de Ópticos-Optometristas.
Si usted tiene diabetes, debe hacerse un examen de sus ojos una vez al año, ya que encontrar y tratar los problemas a tiempo puede salvarle la vista, agregan desde el Consejo.
REFERENCIAS
1. Assal JP, Jacquemet S, Morel Y. The added value of therapy in diabetes: the education of patients for self-management of their disease. Metabolism 1997; 12 (Suppl 1): 61- 4
2. American Diabetes Association. Standards of medical care in diabetes 2014. Diabetes Care January 2014 vol. 37 no. Supplement 1 S14-S80
3. Sociedad Española de Diabetes. Disponible en http://www.sediabetes.org
4. Alianza Boehringer-Lilly en Diabetes. Medidas para un control óptimo de la Diabetes Mellitus tipo II
5. Rhys Williams, RU. Diabetes Voice. Perspectivas mundiales de la diabetes. Federación Internacional de Diabetes; 2007. Disponible en https://www.idf.org/sites/default/files/attachments/issue_53_es.pdf